Hepatite A
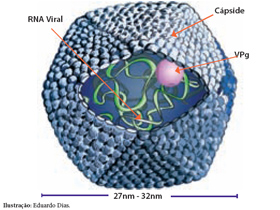
Qual o agente causador da hepatite A?
A hepatite A é causada por um vírus RNA de fita simples positiva, que pertence à família Picornaviridae, denominado vírus da hepatite A (HAV), que se replica no fígado, é excretado na bile e eliminado nas fezes, resultando na transmissão pela via fecal-oral. O HAV interfere na função hepática, desencadeando uma resposta imune que leva à inflamação no fígado.
Hepatite A, o que é?
É uma infecção causada pelo vírus A da hepatite (HAV), também conhecida como “hepatite infecciosa”. Na maioria dos casos, a hepatite A é uma doença de caráter benigno; contudo, o curso sintomático e a letalidade aumentam com a idade.
Epidemiologia
Em países de renda média, com a economia em transição e condições sanitárias variáveis – situação atual do Brasil –, há uma redução no número de pessoas que têm contato com o vírus da hepatite A na infância e, consequentemente, um aumento no número de pessoas que estão sujeitas a terem a infecção mais tarde. A ausência de contato com o vírus na infância pode levar a um aumento da possibilidade de surtos na comunidade (OMS, 2018; LEMON et al., 2018).
No Brasil, os casos de hepatite A concentram-se, em sua maioria, nas regiões Norte e Nordeste, que juntas reúnem 55,7% de todos os casos confirmados no período de 1999 a 2018. As regiões Sudeste, Sul e Centro-Oeste abrangem 17,7%, 15,4% e 11,2% dos casos do país, respectivamente.
Formas de transmissão
A transmissão da hepatite A é fecal-oral (contato de fezes com a boca). A doença tem grande relação com alimentos ou água não seguros, baixos níveis de saneamento básico e de higiene pessoal (OMS, 2019). Outras formas de transmissão são os contatos pessoais próximos (intradomiciliares, pessoas em situação de rua ou entre crianças em creches) e os contatos sexuais (especialmente em homens que fazem sexo com homens – HSH).
A estabilidade do HAV no meio ambiente e a grande quantidade de vírus presente nas fezes dos indivíduos infectados contribuem para a transmissão. Crianças podem manter a eliminação viral até cinco meses após a resolução clínica da doença.
No Brasil e no mundo, há também relatos de casos e surtos que ocorrem em populações com prática sexual anal, principalmente a que propicia o contato fecal-oral (sexo oral-anal).
Quais são os sinais e sintomas?
Geralmente, quando presentes, os sintomas são inespecíficos, podendo se manifestar inicialmente como fadiga, mal-estar, febre e dores musculares. Esses sintomas iniciais podem ser seguidos de sintomas gastrointestinais, como enjoo, vômitos, dor abdominal, constipação ou diarreia. A presença de urina escura ocorre antes da fase em que a pessoa pode ficar com a pele e os olhos amarelados (icterícia). Os sintomas costumam aparecer de 15 a 50 dias após a infecção e duram menos de dois meses.
Como é o diagnóstico?
O diagnóstico da infecção atual ou recente é realizado por exame de sangue, no qual se pesquisa a presença de anticorpos anti-HAV IgM (infecção inicial), que podem permanecer detectáveis por cerca de seis meses.
É possível também fazer a pesquisa do anticorpo IgG para verificar infecção passada ou resposta vacinal de imunidade. De qualquer modo, após a infecção e evolução para a cura, os anticorpos produzidos impedem nova infecção, produzindo uma imunidade duradoura.
Como é o tratamento?
Não há nenhum tratamento específico para hepatite A. O mais importante é evitar a automedicação para alívio dos sintomas, uma vez que o uso de medicamentos desnecessários ou que são tóxicos ao fígado podem piorar o quadro. O médico saberá prescrever o medicamento mais adequado para melhorar o conforto e garantir o balanço nutricional adequado, incluindo a reposição de fluidos perdidos pelos vômitos e diarreia. A hospitalização está indicada apenas nos casos de insuficiência hepática aguda (OMS, 2018a).
Como se prevenir?
A melhor forma de evitar a doença é melhorando as condições de higiene e saneamento básico, como:
- Lavar as mãos (principalmente após o uso do sanitário, a troca de fraldas e antes do preparo de alimentos);
- Lavar com água tratada, clorada ou fervida os alimentos que são consumidos crus, deixando-os de molho por 30 minutos;
- Cozinhar bem os alimentos antes de consumi-los, principalmente mariscos, frutos do mar e peixes;
- Lavar adequadamente pratos, copos, talheres e mamadeiras;
- Usar instalações sanitárias;
- No caso de creches, pré-escolas, lanchonetes, restaurantes e instituições fechadas, adotar medidas rigorosas de higiene, tais como a desinfecção de objetos, bancadas e chão, utilizando hipoclorito de sódio a 2,5% ou água sanitária;
- Não tomar banho ou brincar perto de valões, riachos, chafarizes, enchentes ou próximo de locais onde haja esgoto;
- Evitar a construção de fossas próximas a poços e nascentes de rios;
- Usar preservativos e higienizar as mãos, genitália, períneo e região anal antes e depois das relações sexuais;
- Higienizar vibradores, plugs anais e vaginais e outros acessórios eróticos.
Vacina: a vacina contra a hepatite A é altamente eficaz e segura, sendo a principal medida de prevenção contra a hepatite A. A gestação e a lactação não representam contraindicações para imunização. Atualmente, a vacina faz parte do calendário infantil, no esquema de 1 dose aos 15 meses de idade (podendo ser utilizada a partir dos 12 meses até 5 anos incompletos, ou seja, 4 anos, 11 meses e 29 dias). É importante que os pais, cuidadores e profissionais de saúde estejam atentos para garantir a vacinação de todas as crianças.
Além disso, a vacina está disponível nos Centros de Referência para Imunobiológicos Especiais (CRIE), no esquema de 2 doses – com intervalo mínimo de 6 meses – para pessoas acima de 1 ano de idade, com as seguintes condições:
- Hepatopatias crônicas de qualquer etiologia, inclusive infecção crônica pelo HBV e/ou pelo HCV;
- Pessoas com coagulopatias, hemoglobinopatias, trissomias, doenças de depósito ou fibrose cística (mucoviscidose);
- Pessoas vivendo com HIV;
- Pessoas submetidas à terapia imunossupressora ou que vivem com doença imunodepressora;
- Candidatos a transplante de órgão sólido, cadastrados em programas de transplantes, ou transplantados de órgão sólido ou de células-tronco hematopoiéticas (medula óssea);
- Doadores de órgão sólido ou de células-tronco hematopoiéticas (medula óssea), cadastrados em programas de transplantes.